お産について
Childbirth

Childbirth

当院では硬膜外麻酔を使用した無痛分娩を行っております。
バースプランをもとに無痛分娩を希望される妊婦さんには、妊娠35週ころの妊婦健診の際に無痛分娩のメリットと合併症についての説明を行い、無痛分娩の同意書をお渡ししております。
分娩の途中で痛みが強くて無痛分娩に変更することもできますが、陣痛の痛みで合併症などについて十分に理解できない可能性があります。
当院には麻酔科標榜医の資格を有する医師が在籍しておりますので、安全かつ快適なお産を目指した無痛分娩を提供いたします。
(一般社団法人 日本産科麻酔学会ホームページより、学会の承諾を得て引用)
分娩は3つの段階に分けられます。陣痛が始まってから子宮の出口が完全に開くまでを第Ⅰ期、その後赤ちゃんが生まれるまでを第Ⅱ期、胎盤が出てくるまでを第Ⅲ期といいます。 分娩第Ⅰ期には、子宮が収縮することや子宮の出口が引き伸ばされることにより下腹部に痛みが生じます。
図1をご覧ください。 子宮の収縮や子宮出口が引き伸ばされることによる刺激は、子宮周辺にある神経を介して背骨の中の神経(脊髄)にまとまって伝わります。 この刺激はさらに脊髄を上って脳に伝わり、そこで痛みとして感じられます。 分娩第Ⅱ期には、腟と外陰部が伸展し、その刺激が腟や外陰部にある神経から脊髄、脳へと伝わって下腹部から外陰部の痛みも感じるようになります。 赤ちゃんがお母さんの体から出てくることによって会陰(外陰部と肛門の間の部分)が急に大きく裂けてしまうことを防ぐために、あらかじめ小さく切開して赤ちゃんが出やすくすることもありますが、硬膜外鎮痛はこの切開の痛みも和らげます。
これらさまざまな部位の痛みは分娩第Ⅰ期から第Ⅱ期で突然変化するものではなく、強さを増しながら徐々に変化していきます。 分娩第Ⅲ期は20分ほどで、通常はあまり痛みを感じません。
図2をご覧ください。陣痛が始まってから子宮の出口が完全に開くまでの分娩第Ⅰ期には、お腹の下のほうから腰にかけて痛みを感じます。陣痛の始まったばかりの頃の痛みは比較的軽く、「生理痛のような痛み」または「お腹をくだしているときのような痛み」と感じる妊婦さんが多いようです。 それが、お産が進み子宮の出口が半分くらい開いてくる頃に痛みは急に強くなり、また痛みを感じる範囲も広がってきます。そして分娩第Ⅰ期の終わる頃には、おへその下から腰全体、そして外陰部にかけてとても強く痛むようになります。このときの痛みを「腰がくだかれそう」という産婦さんもいます。
子宮の出口が完全に開いて分娩第Ⅱ期に入る頃には、痛みは外陰部から肛門の周りで特に強くなってきます。 赤ちゃんの体の一部が子宮から出て、下のほうに降りてくるためです。 赤ちゃんが産まれる間際には、外陰部から肛門周囲の痛みはピークに達します。 「すごく強い力で引っ張られる」、「焼けつくような痛み」と表現する妊婦さんもいます。
また、出産前にお産の痛みがどのくらい強いかを予測することは難しく、一人ひとり痛みの感じ方は異なります。 疼痛質問表(痛みを表現する言葉のなかから、そのときの痛みに最もふさわしい言葉を本人に選んでもらう)を用いて、お産の痛みを調べた研究があります。 これによると、初産婦さんのほうが経産婦さんより痛みを強く感じるという結果がでました。 また初産婦さんにとっても経産婦さんにとってもお産の痛みは、がんによる痛みや関節痛など、とても強い痛みとして知られている痛みよりもさらに強いものでした1)。
※1. Melzack. Pain. 19:321-337,1984
図3をご覧ください。硬膜外鎮痛法とは、背骨のところにある「硬膜外腔」という場所に細くて柔らかい管(直径1mmぐらい)を入れ、管から薬を注入して痛みをとる方法です。
お産の痛みを伝える神経は背骨の中に集まります(図1)。硬膜外腔に注入された薬は、その背骨の中の神経をブロックし、産痛を抑えます。
硬膜外鎮痛法は無痛分娩のときのみに用いられる方法ではなく、手術や手術後の痛み止めの目的で日常的に使われている方法でもあります。
何といっても第一のメリットはお産の痛みが軽くなることです。 硬膜外無痛分娩は鎮痛効果が強く、ひどい痛みをまったく感じずに分娩に至るお母さんがたくさんいます。 疲労が少なかった、産後の回復が早かったという感想もよく聞かれます。
また一般にお産の痛みに耐えているときは、お母さんから赤ちゃんに届く酸素が減るといわれています。 これは強い痛みがあると、お母さんの体の中でカテコラミンという血管を細くする物質が増えるために赤ちゃんへの血流が少なくなることや、陣痛の合間には、お母さんが呼吸を休みがちになることが原因と考えられています。 したがって痛みが軽くなれば赤ちゃんに酸素がたくさん供給されると考えられます。 そうはいっても正常な妊娠や分娩経過では、痛みによって赤ちゃんへの酸素供給が多少減ることはそれほど問題にはなりません。 しかし妊娠高血圧症候群(かつて妊娠中毒症といわれた病気)のように赤ちゃんへの血流が減っている状態の妊婦さんでは、痛みによって悪い影響があるかもしれません。 妊娠高血圧症候群の妊婦さんに硬膜外鎮痛を行ったところ、赤ちゃんへの血流が増えたという報告もあります1)。
また硬膜外無痛分娩を受けたお母さんは、陣痛中に消費される酸素の量が少ないこともわかっています2)。 したがって心臓や肺の具合の悪い妊婦さんでは、負担を軽くするために医学的な理由で硬膜外無痛分娩を勧める場合もあります。
麻酔を担当する医師は、不具合が生じないように細心の注意をはらって麻酔を行います。 しかし痛み止めの効果が得られるとともによく起こる副作用(①~⑤)や、まれに起こる不具合(⑥~⑩)があります。 また硬膜外鎮痛を受けていなくてもお産のあとに起こりうる不具合(⑪~⑫)もあります。
硬膜外鎮痛がお産にあたえる影響については、分娩施設や担当産科医の分娩管理方針によって異なります。ここでは、これまでの研究で明らかになっていることを記しますので、みなさんがお産をする施設や担当する産科医とよく話し合うことをおすすめします。
1980年代の硬膜外無痛分娩では、現在一般的に使用されているよりも高い濃度の局所麻酔薬を使用していました。このような方法の硬膜外鎮痛を受けたお母さんから産まれた赤ちゃんは、お産中に薬を投与されなかったお母さんの赤ちゃんよりも、生後数日間、運動機能や刺激に対する方位反応が劣るとある研究で報告されました1)。
しかし、現在主流となっている硬膜外鎮痛は、低濃度の局所麻酔薬に少量の医療用麻薬を加えて持続的に投与する方法です。この硬膜外鎮痛の方法を用いて、お母さんの血液と、お母さんから赤ちゃんに届く血液で麻酔薬の濃度を測定し、さらに生まれた赤ちゃんの状態を調べた研究があります2)。お母さんに投与した麻酔薬は一部赤ちゃんに移行しましたが、アプガーという人が赤ちゃんの状態を評価するために提唱した値(心拍数、呼吸状態、筋緊張、皮膚の色、反射を点数化)や、赤ちゃんの意識状態、いろいろな刺激に対する反応を調べてみても、いずれも正常でした。また赤ちゃんの体をめぐったあとお母さんに戻る血液を検査しても、赤ちゃんの状態を調べても正常で、悪影響を認めませんでした。
ただし、お母さんの硬膜外鎮痛に用いる医療用麻薬の量が通常より多いときには、生後24時間の赤ちゃんの音や光に対する反応や運動機能が、少ない量の医療用麻薬を投与された場合に比べて低くなったという研究結果もあります。しかしこの差は問題にならない程小さいと考えられています3)。
また、硬膜外に投与される医療用麻薬がとても多いと、産まれてきた赤ちゃんの呼吸が一時的に弱くなる危険性がありますが4)、そのような悪い影響のないよう、担当医は細心の注意を払っています。
点滴からの鎮痛薬の投与と硬膜外鎮痛を比較した研究5)では、お産中の赤ちゃんの状態に差はありませんでした。しかし生まれたばかりのときは、硬膜外鎮痛を受けていたお母さんから産まれた赤ちゃんのほうが元気がよかったという結果がでています。
当院の帝王切開術は、基本的に皮フの切開は横切開で行っております。手術の傷がある場合には、その傷を切除して切開を行います。また、縫合は吸収糸を用いて埋没縫合を行いますので、基本的に抜糸はありません。
麻酔の方法は、脊髄くも膜下硬膜外併用麻酔で行います。術後も数日間はPCA(自己調節鎮痛法)システムを用いて持続的に痛み止めが投与されますので、術後の痛みの軽減が期待されます。
(一般社団法人 日本産科麻酔学会ホームページより、学会の承諾を得て引用)
この方法では、脊髄くも膜下腔だけでなく、硬膜外腔という場所にも薬を投与します。 背中の2か所に針を刺す方法と、1か所に針を刺して脊髄くも膜下腔と硬膜外腔、両方の場所に薬を注入する方法があります。 どちらの方法でも投与される薬は局所麻酔薬のみ、または局所麻酔薬と医療用麻薬を合わせたものです。
図7をご覧ください。まず硬膜外腔に細くて柔らかい管を入れます。そのためにベッドに横向きに寝て(または座って)背中を丸めた姿勢をとります(図5)。最初に背中の真ん中あたりに、とても細い針を使って皮膚の痛み止めをします。そして管を入れるためのやや太い針(硬膜外針)を刺します。このときはもう皮膚の痛み止めが効いているので痛くありませんが、押される感じはあります。針の先が硬膜外腔に達したら、その針の中を通して細くて柔らかい管を硬膜外腔に入れます。 その後針だけを抜くと、細くて柔らかい管だけが体に残ります。
次にそのままの姿勢で、最初に管を入れた場所よりも少しお尻に近いほうの皮膚に痛み止めをします。そして脊髄くも膜下腔に薬を注入するために、細くてやや長い針(脊髄くも膜下針)を刺します。このときはもう皮膚の痛み止めが効いているので痛くありません。針が脊髄くも膜下腔に達したら薬を注入して針を抜き、処置はおしまいです。
図4をご覧ください。まずベッドの上で横向きに寝て(または座って)、背中をできるだけ丸めた姿勢をとります(図5)。そして最初にとても細い針を使って皮膚の痛み止めをします。そして管を入れるためのやや太い針(硬膜外針)を刺します。このときはもう皮膚の痛み止めが効いているので痛くありませんが、押される感じはあります。針の先が硬膜外腔に届いたら、硬膜外針の中に別の細い針を脊髄くも膜下腔まで刺して、脊髄くも膜下腔に薬を注入します。そして、その細い針だけを抜きます。その後。硬膜外針の中を通して硬膜外腔に細い管を入れ、管だけを残して硬膜外針を抜きます。
背中の2か所に針を刺しても、1か所に針を刺しても、背中の処置は10分から15分以内で終わります。処置が終わったときには、背中に柔らかい管が残っていますが、針は残っていません。柔らかい管は、背中にテープでしっかりと固定されるため(図8)、背中を下にしたり、体を動かしたりしても大丈夫です。
脊髄くも膜下腔へ薬を注入するとすぐに、足やお尻が温かくなりビリビリしてきます。やがて足の感覚がなくなり重い感じがして、5分もすれば、お腹から胸までに感覚の鈍い感じが広がり、足も動かしにくくなります。帝王切開手術を快適に受けるためには、胸から足先までの痛みの感覚がなくなる必要があります。麻酔を十分に効かせるために、手術が始まる前や手術中に、硬膜外腔に入れた管から追加の薬を足すこともあります。
手術が終わった後は、麻酔の効果は胸から消えていきます。そしてだんだんに足も動かせるようになってきます。しかし、硬膜外腔に入れた管から一定時間ごとに薬を注入したり、ポンプを使って持続的に鎮痛剤を入れたりすれば、痛み止めの効果は持続します。
帝王切開の局所麻酔のときには、胸から足先にかけて痛みを感じなくなります。また、冷たいものを冷たいと感じることもなくなります。しかし、触られたり、押されたり、引っ張られたりする感覚は残っています。したがって、手術中にお腹を押されたり、引っ張られたりするのを感じます。また、赤ちゃんを子宮から出すときにはお腹の上のほうを ぐっと押して、赤ちゃんが産まれてくるのを助けることがあり、そのときはお母さんにその圧迫感をがまんしてもらわなければなりません。しかし痛みをがまんする必要はありません。もし痛いと感じたら、麻酔担当医や周囲のスタッフに伝えてください。痛み止めを追加し、お母さんが快適に過ごせるようにします。
麻酔の効果が首の方まで広がったときには、多少息苦しいこともあるかもしれません。息ができなくなることはめったにありませんが、とても苦しい場合には麻酔担当医や周囲のスタッフに伝えてください。逆に、局所麻酔の鎮痛効果が十分でないときには、全身麻酔に変更することもあります。
麻酔を担当する医師は、不具合が生じないように細心の注意をはらって麻酔を行います。しかし麻酔の効果が得られるとともによく起こる副作用や、まれに起こる不具合もあります。
硬膜外腔に細い管を入れるときに硬膜(図4)を傷つけたり、脊髄くも膜下腔に針を刺したことにより、頭痛が起こる場合があります。この頭痛は、硬膜に穴が開き、その穴から脳脊髄液という脊髄の周囲を満たしている液体が硬膜外腔に漏れることにより生じるともいわれており、頭や首が痛んだり吐き気がでたりします。 ほとんどは産後2日までに生じ、症状は特に上体を起こすと強くなり横になると軽快するという特徴があります。まず安静にすることや痛み止めの薬をのむことで治療をします。 それによって頭痛や吐き気が軽くならない場合や、物が二重に見えるなどの特別な症状が見られた場合には、患者さん自身の血液を硬膜外腔に注入し、血をかさぶたのように固まらせることにより硬膜の穴をふさぐ「硬膜外血液パッチ」という処置を行うこともあります。
立ち会い分娩には、以下のようなメリットがあります。
当院の陣痛室は個室となっておりますので、夫婦でしっかりとお産に向き合うことができます。
当院では、里帰り分娩などで立ち会い分娩をできないご夫婦のために、オンライン立ち会い分娩を行っております。オンライン立ち会い分娩には以下のような注意事項がありますのでご確認をお願いいたします。
当院では1986年の開院当初より硬膜外麻酔による無痛分娩を行っております。
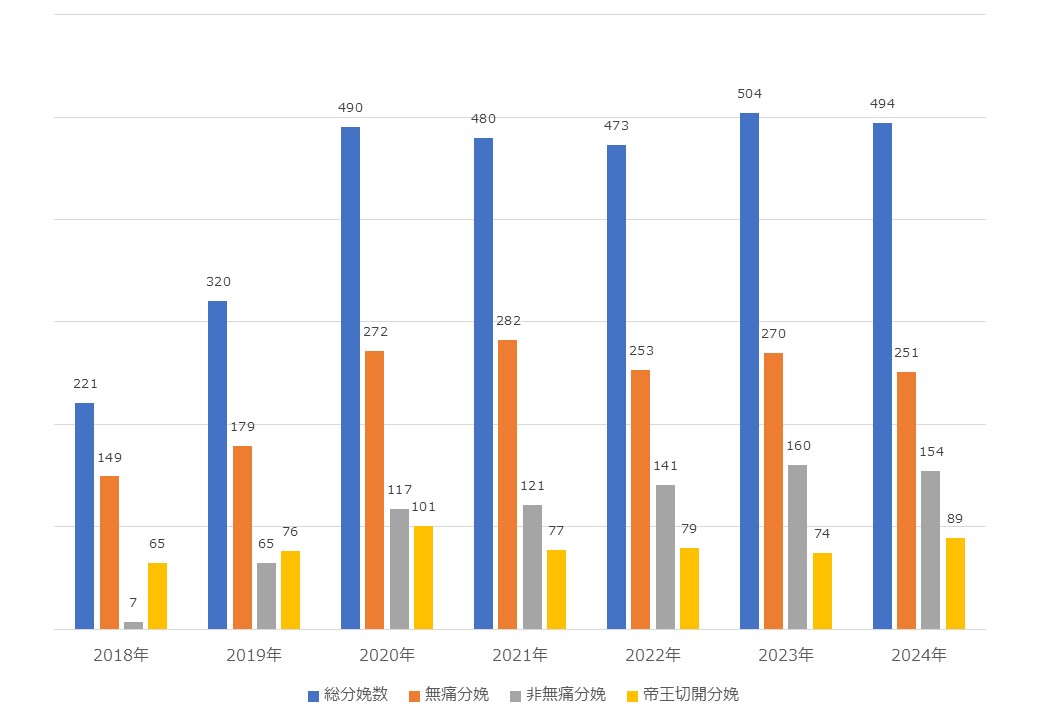
当院で行われた無痛分娩の症例数は2025年の時点で10,000例を超えました。
最近の無痛分娩の実績は以下のようになっています。
無痛分娩中に生じたインシデント・アクシデント発生時には、当院で作成した無痛分娩マニュアル・無痛分娩看護マニュアルに従って初期対応を行います。
無痛分娩中に局所麻酔中毒や全脊椎麻酔などの重篤な合併症が起こった場合には、J-CIMELSの母体急変時の初期対応に従った処置を行いながら、可及的速やかに連携施設へ搬送します。
また、新生児の状態が急変して当院での処置が困難な場合には、NCPRの初期対応に従った処置を行いながら、可及的速やかに連携施設に新生児搬送します。
2017年に無痛分娩に関連した医療事故のニュースが報道されました。その際に、無痛分娩が安全なものなのかについて日本の社会で大きな問題となり、妊産婦さんの間にも不安が拡がりました。
この状況の改善策を検討する目的で、厚生労働省に組織された研究班が「無痛分娩の安全な提供体制の構築に関する提言」を公表しました。この提言を実現するために、JALA(無痛分娩関係学会・団体連絡協議会)という組織が作られました。当院はJALAの活動、「無痛分娩診療体制情報公開事業」に参画するために以下の情報を公開いたします。